Dès la fin de la croissance et sous les effets des activités de la vie courante, le disque intervertébral est le siège de phénomènes dégénératifs avec des fissures de sa périphérie et à une déshydratation de son centre.
Certains facteurs accélèrent ou aggravent ces lésions comme les efforts de soulèvement, les micro-traumatismes répétés, l’obésité et les déformations de la colonne vertébrale.
Dans la très grande majorité des cas, aucun symptôme n’accompagne ce vieillissement naturel du rachis. Pour certains patients, ils sont en revanche à l’origine des pathologies vertébrales communes douloureuses comme les lumbagos, les cruralgies et les sciatalgies.
Qu’est ce qu’une hernie discale ?
Une hernie discale correspond à une issue du centre du disque par une fissure de sa périphérie. Cette protrusion entre en conflit avec le ligament commun vertébral postérieur qui est très innervé, créant une réaction inflammatoire et une lombalgie intense en coup de poignard appelée lumbago.
Si cette hernie discale est volumineuse, un conflit avec une racine nerveuse peut apparaître et entrainer alors une compression neurologique. Des décharges électriques, une perte de sensibilité, une faiblesse ou une paralysie des membres inférieurs peuvent alors apparaitre.
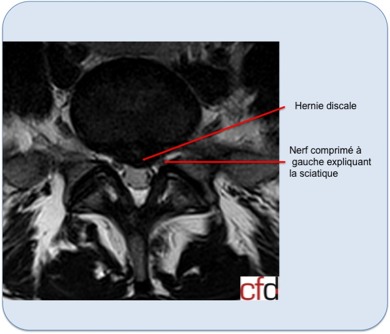
Coupe axiale d’IRM
On retrouve une hernie discale L5S1 droitequi vient comprimer la racine S1.
Cette hernie discale chez un patient jeune peut être traitée en ambulatoire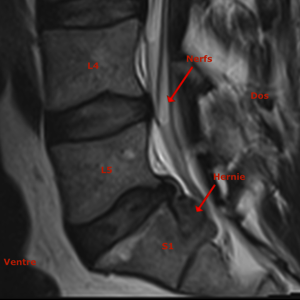
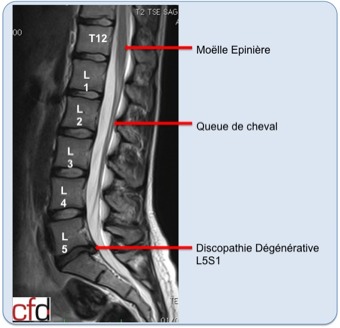
Coupe sagittale d’IRM
On retrouve une hernie discale L5S1 migrée ver le bas qui vient comprimer la racine S1.
Cette hernie discale chez un patient jeune peut être traitée en ambulatoire
Quelle est l’histoire naturelle d’une hernie discale lombaire?
Le plus souvent, aucun facteur déclenchant n’est retrouvé. Parfois, un effort de soulèvement provoque un craquement lombaire et signe le début de la maladie.
Cette douleur lombaire, aiguë ou chronique (plus de trois mois), se transforme en douleur de cuisse et de jambe à type de décharges électriques, sensation de fourmis, impatiences, …..
Une cruralgie correspond à une douleur de la face externe de la cuisse et de la face antérieure du genou.
Une sciatique correspond à un douleur de la fesse, de la face postérieure de la cuisse et du mollet avec une irradiation dans le pied.
On parle de sciatique compliquée en cas de:
- paralysie,
- troubles vésico-sphinctériens (perte d’urines, fesses endormies, syndrome de la queue de cheval)
- ou de douleur résistante aux médicaments (sciatique hyperlagique)
En dehors de ces situations, on parle de lombosciatalgie commune.
Faut-il faire des examens complémentaires?
Si l’histoire de la maladie est typique et qu’il n’existe pas de signes de gravité, la réalisation d’examens complémentaires n’est pas systématique.
Dans le cas contraire, les examens d’imagerie pratiqués sont le plus souvent une radiographie du rachis lombaire, un scanner ou une imagerie par résonance magnétique (IRM).
La radiographie permet de rechercher une anomalie de la colonne vertébrale telle qu’un pincement discal, une déformation scoliotique ou tout autre signe faisant évoquer une pathologie non dégénérative. Bien que rare, ces pathologies peuvent simuler la même symptomatologie mais imposer une prise en charge spécifique.
Le scanner et l’IRM permettent de caractériser la hernie, les structures neurologiques comprimées et de rechercher des lésions associées.
L’IRM est l’examen d’imagerie de référence pour l’étude des structures nerveuses.
La coupe de gauche, localisée au niveau de la hernie discale, permet d’objectiver au mieux le retentissement de la compression des nerfs. La moelle épinière s’arrête au dessus du rachis lombaire et n’est qu’exceptionnellement menacée par une hernie discale.
Les racines de la « queue de cheval » sont en revanche directement menacées par ces conflits disco-radiculaires.
La réalisation d’une IRM est contre indiquée en cas de corps étranger métallique (ex: éclat dans les yeux) mais la majorité des dispositifs médicaux implantables (prothèses, vis, …) sont actuellement compatibles avec l’IRM.
Sur cette coupe sagittale d’IRM, celle de droite, il est possible de visualiser rapidement l’ensemble du rachis lombaire. La moelle épinière se fini autour de la jonction entre rachis thoracique et lombaire.
Les racines de la queue de cheval lui succèdent pour se destiner vers les membres inférieurs et vers les sphincters.
Ils peuvent grossièrement être comparés à des câbles électriques tandis que la moelle peut être comparée à un micro-processeur.
Comment traiter médicalement une hernie discale lombaire?
Le traitement médical est efficace dans plus de 90% des cas. L’intervention chirurgicale ne constitue pas le traitement de première intention sauf en cas de paralysie ou de syndrome de la queue de cheval.
L’évolution se fait le plus souvent vers une guérison spontanée. Le traitement médical associe du repos, des anti-inflammatoires, des antalgiques et de la rééducation.
Lorsque le diagnostic est confirmé et que le traitement oral médicamenteux s’avère inefficace, des infiltrations d’anti-inflammatoires peuvent être réalisées. Ceci permet de délivrer localement une dose plus importante que lorsque le médicament est pris par voie orale.
Plusieurs types d’infiltrations existent, discutez-en avec votre praticien.
Que peut on proposer en cas d’échec du traitement médical ?
Une intervention chirurgicale est envisagée dans plusieurs cas, le plus fréquemment en cas d’échec d’un traitement médical bien conduit. Cette intervention peut être proposée en hospitalisation conventionnelle ou en ambulatoire.
Dans deux situations bien précises, il s’agit d’une urgence chirurgicale :
• une faiblesse importante ou une paralysie d’un groupe musculaire: on parle de sciatique ou de cruralgie paralysante ou déficitaire.
• l’apparition d’un syndrome associant des troubles sphinctériens comme une incontinence urinaire, fécales ou des troubles de l’érection accompagnés d’une perte de sensibilité des fesses. Ceci est appelé «le syndrome de la queue de cheval ». La queue de cheval est le nom de l’ensemble des nerfs qui émergent de la moëlle épinière et qui se destinent aux jambes et au périné.
Le risque potentiel de complications neurologiques ne justifie pas une prise en charge chirurgicale préventive. Il s’agit d’un événement qui reste rare.
Comment se déroule cette intervention ?
L’intervention chirurgicale a pour objectif principal de décomprimer les structures nerveuses. Elle permet de retirer le fragment de disque et de vérifier que la racine nerveuse est bien libre.
Afin de minimiser les lésions musculaires, elle se déroule par voie mini-invasive ou microchirurgie.
Plusieurs modalités d’interventions sont possibles et une courte hospitalisation peut être nécessaire.
Cette intervention peut aussi avoir lieu en ambulatoire, c’est à dire que vous rentrerez le soir de l’intervention à votre domicile. ce mode d’hospitalisation n’est pas adapté à tous les patients et n’est absolument pas imposée. La participation du patient et de son entourage est essentielle. (page SFCR de la prise en charge ambulatoire)
Le choix de la technique se fait en fonction de vos antécédents, du type de hernie discale, d’une éventuelle arthrose ou déformation vertébrale associée et l’expérience du chirurgien dans ces techniques.
Quelles sont les suite opératoires ?
Après l’opération, le patient est conduit en salle de réveil pour être surveillé avant son retour dans la chambre, une ou deux heures après.
Le premier lever se fait le jour de l’intervention ou le lendemain matin selon l’horaire de passage au bloc opératoire.
Le kinésithérapeute passe ensuite voir le patient deux fois par jour pour l’aider à se lever et à récupérer rapidement.
En post-opératoire, un drain de redon peut être éventuellement conservé 24 heures. Il permet d’éviter la formation d’un hématome.
La conduite de véhicules motorisés doit être interrompue pendant la période de convalescence. Il n’y a cependant pas lieu d’être dogmatique, elle peut être reprise lorsque les mobilités ont été récupérées et que l’indolence est acquise.
A la sortie, un livret de rééducation vous est remis pour faciliter le retour à domicile et vous conseiller sur les gestes à éviter.
Quel est l’apport de la chirurgie mini-invasive ?
Le développement récent de la chirurgie mini-invasive a pour objectif de diminuer le traumatisme musculaire lié à l’intervention chirurgicale et de faciliter les suites post-opératoires (diminution de la durée d’hospitalisation, accélération de la reprise d’une activité professionnelle, …), tout en permettant de réaliser une décompression aussi efficace qu’une chirurgie conventionnelle. Au lieu de désinsérer les muscles, une succession de plusieurs dilatateurs permet de créer un couloir de travail entre les fibres musculaires.
Les techniques mini-invasives ou de microchirurgie se développent rapidement grâce à l’essor des technologies d’imagerie modernes comme l’O-Arm et des technologies de surveillance neurophysiologiques per-operatoire.
La durée d’hospitalisation est variable mais se raccourcit de plus en plus. Les hernies discale peuvent désormais être pris en charge en ambulatoire pour certains patients.
L’hospitalisation ambulatoire est proposée à l’Hôpital Privé de Versailles qui dispose d’un service d’accueil ouvert 24h/24 et 7j/7.
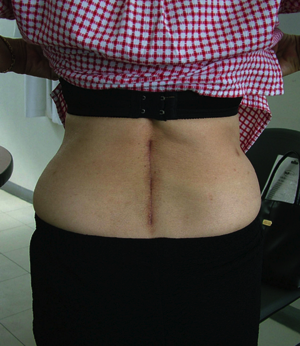
Arthrodèse L4L5 effectuée par voie conventionnelle 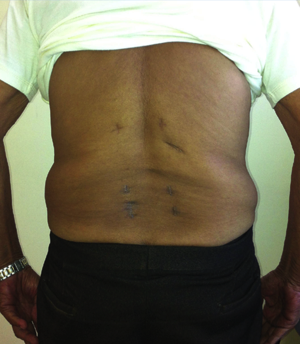
Arthrodèse L4L5 effectuée par voie mini-invasive
Combien de temps d’arrêt de travail pour une chirurgie de hernie discale lombaire ?
Bien entendu, la durée d’arrêt de travail varie selon les patients et doit être adaptée à chaque situation.
Des données indicatives sont publiées par la Sécurité Sociale sur avis de la Haute Autorité de Santé. La durée indicative de la durée d’arrêt de travail pour un patient ayant une activité sédentaire est de 21 jours. (lien)
L’objectif des techniques mini-invasives est de limiter les dégats musculaires et de favoriser un retour rapide à une activité normale.
Discutez en avec votre praticien.